常见手术
专家视点:冠状动脉慢性完全闭塞的干预
冠状动脉慢性完全闭塞(CTO)是指心肌梗死溶栓试验(TIMI)血流分级0级,时间超过3个月的病变,通常在冠状动脉造影时被发现(18.4%~52%)。冠脉CTO的患者往往会被提及冠状动脉旁路移植术(CABG),但对于部分患者,经皮冠状动脉介入治疗(PCI)是血运重建的首选方式,尤其是那些预先的CABG和孤立的右冠状动脉CTO。
虽然没有比较CTO患者接受PCI治疗与药物治疗的随机对照试验发表,但有越来越多的证据表明,PCI治疗可使CTO患者临床获益,包括改善心绞痛症状,减少抗心绞痛药物的用量,改善运动能力,改善左心室收缩功能,减少心律失常的风险和改善成功或失败的CTO PCI患者的存活。此外,CTO是未能成功实现血运重建的最常见原因,与完全血运重建相比,未能实现完全血运重建与不良临床预后相关。
传统上,CTO PCI一直被认为极具挑战,且成功率低。根据近期对美国心脏病学院(ACC)、美国国家心血管注册研究(NCDR)、CathPCI注册研究的分析,CTO PCI仅占稳定的冠状动脉疾病PCI总数的3.8%,与非CTO PCI相比,CTO PCI的手术成功率较低(59% vs. 96%,P <0.001),主要心脏不良事件发生率较高(1.6% VS. 0.8%,P <0.001)。然而,高水平操作者每年的CTO PCI数量与改良成功相关,主要并发症无显著增加。CTO PCI失败的主要原因是导丝无法穿过病变。许多有经验的中心已经报道,现代导丝技术和装置已经有可能显著改善CTO PCI 的成功率。
CTO PCI始于对冠状动脉造影病例的回顾,几乎所有病例应该采用双注射来进行(图1)。之后根据病变血管造影特点制定了程序计划,同时对于初始选定通过途径未能获得进展的病例保持灵活性。当前正在使用的三个主要的CTO通过技术是:(1)正向导丝技术,(2)正向分割/重入和(3)逆向。以下是对每个方法的基础知识和最新进展进行的简短回顾。
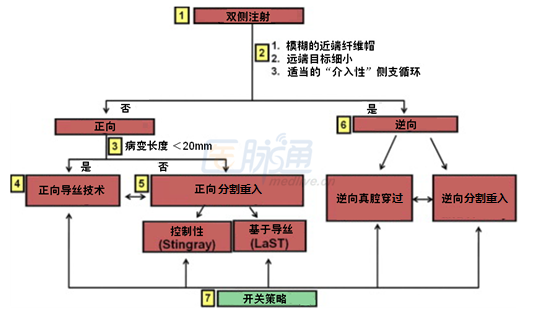
图1 通过CTO “混合”方法
该方法开始于双侧冠状动脉注射和四个关键参数的评估来决定的初始程序的策略(正向与逆向):(1)近端的纤维帽模糊,(2)闭塞长度,(3)远端血管,和(4)介入侧支血管。如果过程中出现停滞或失败,策略可能改变。[JACC Cardiovasc Interv 2012 Apr;5(4):367-79]
• 正向导丝技术
正向导丝技术是最常用CTO通过方法。在尝试各种导丝通过近端病变纤维帽后,微导管出现了。目前,最常见的初始导丝选择为一种具有柔软尖端、聚合物护套的导丝(如Fielder XT,)。如果这种导丝不能通过,可使用聚合物护套的硬导丝(如Pilot 200)或锥形硬导丝(如Confianza Pro 12)。最近复合芯硬导丝(Gaia first, second, and third)据称由于良好的转矩控制可以进一步提高正向导丝成功率,但是需要采用不同的操作方式(缓慢操纵以允许从近端向导丝的远端进行转矩传递)。
理解导丝的使用过程是至关重要的,不仅可提高成功的可能性,并可减少并发症的风险。使用双冠状动脉注射的大多数患者可成功实现。如果导丝进入远端真腔(如两个一维正交投影经确认),微导管被推进通过闭塞部位,并且导线被换为一个主力导丝,接着实施球囊血管成形术和支架置入术。
如果导线穿出血管,需被撤回,重新定向。如果导丝通过闭塞但进入血管内膜下腔,使用“平行导丝”或(在北美更普遍)使用专用重入系统(Stingray球囊和导丝)实施真腔重入。
• 正向分割/重入
分割/重入是指故意分割血管内膜下间隙通过CTO病变。这项技术最初是由Antonio Colombo医学博士,FACC,实施的。利用一根引导导管通过血管内膜下间隙,直到它自然地进入远端真腔(内膜下循径重入[STAR]技术)。后来技术被不断改进,逐渐发展起来,但伴随而来的是面临着再狭窄和闭塞率较高的挑战。其结果是,这些技术目前只能当所有其他办法失败时,在万不得已的情况下使用。
有限的分割/重入策略看起来具有更好的短期和长期预后。利用CrossBoss导管可实现分割,这是一种可通过导丝的1mm刚性金属导管,钝性亲水材料涂覆。当导管使用近侧转矩装置快速旋转时,远端可以通过病变(“快速自旋”技术)。大约1/3的病例,在遮挡前进情况下,该导管旋转进入远端真腔,而剩下的病例通过它创建了帮助真腔重入的有限平面。
Stingray系统(Boston Scientific)可以实现重入。Stingray球囊是一个1mm的扁平球囊,有三个端口与普通内腔相通。远端端口用于推进气囊到位。其他两个端口,一个近端和一个远端,相对180°。当气球膨胀时,由于自适应使得一个端口朝向真腔,另一个面向外膜。Stingray导丝是硬质的成角导丝,0.0035英寸的锥形远端可通过端口进入真腔。为了促进导丝重入,在进入远端真腔后Stingray导丝往往可换为一个更可控的导丝(如Pilot 200,雅培血管),之后重入远端真腔("stick和swap"技术)。
• 逆行法
逆行方法可显著增加导丝通过CTO的成功率,尤其是具有挑战性的病变。导丝前进到动脉远端,可沿血流原始相反方向通过旁路移植或侧支血管,进而穿过CT0闭塞部位。逆行导丝重入通常是比较容易的,因为远端纤维帽更柔软,锥形角度更大,比近端纤维帽更清晰。旁路移植和室间隔侧支血管优于心外膜侧支血管,因为它们易于通过,并且在发生破裂的时候填塞的风险较低。
通过侧支血管经常使用专用的微导管(如Corsair和Turnpike),导丝如复合材料芯Sionguidewire,软聚合物夹套导丝(如Fielder FC)和Pilot 50。导丝被证实进入远端真腔后,微导管被推进穿破远端纤维帽,接着CTO导丝采用逆向技术或逆向分割实现重入。目前,最常用的逆向导丝技术为逆向控制正向和逆向内膜下寻径(反向CART)技术,选择一个大小合适的球囊沿逆向导丝送入至病变内膜下扩张,扩大血管假腔空间。接着将导丝逆向送入扩大后的假腔。逆向导丝及微导管送入正向引导导管,完成体外化由于RG3导丝(Asahi Intecc)的出现,操作更加便利了。体外化为操作提供了出色的支持,但也可能导致引导导管插管较深而引发并发症。因此,在其他操作过程中推荐脱离供体血管引导。
• 全部放在一起:跨越CTO的混合方法
最初和后续CTO导丝策略的选择取决于病变的血管造影特性,以及操作者的经验和专业水平。该跨越CTO的混合方法提供了一个简单而全面的途径,在北美是常用的(图1)。
该混合方法中的第一步骤是双冠状动脉注射,包括四个关键的造影特征的评价:(1)近端纤维帽模糊不清,(2)血管远端闭塞的特点,(3)病变长度,(4)存在适当的侧支血管(允许选择适当的导丝策略)。<20mm的病变适合正向导丝技术,而逆向分割重入是≥20毫米长病变的适合方式。逆向法主要用于主动脉开口处闭塞,近端纤维帽模糊不清的病变,弥漫远端疾病,和在远端纤维帽的分叉病变。重要的是,如果最初选择的策略未能取得令人满意的进展,建议早期改变策略,以最大化成功的可能性,并尽量减少使用射线和造影剂。越来越多的证据表明,应用混合方法是安全有效的,即使是在具有挑战性的患者和病变亚组。
• 如何成为CTO的操作者
CTO PCI需要一个独特的技能,往往与标准PCI的不同。尽管许多早期的CTO操作者都是自学成才的,目前有许多资源如印刷物和网上教材,网站(如www.ctofundamentals.org)和CTO专题会议如每年纽约的心血管研究基金会CTO峰会,EuroCTO和日本CTO俱乐部会议,学会心血管造影和干预地区首席技术官会议)以帮助培训。最后(通常最重要的步骤)是监督者,这对于成功和安全地发展必要技能程序是至关重要的。
大量具有重要经验的CTO PCI操作者可更好地实施CTO PCI。EuroCTO俱乐部共识文件中提出,虽然特定阈值难以界定,但“逆向技术应由非常有经验的正向技术操作者实施(> 300例CTO和> 50个/年)”。区域CTO中心良好的发展将提高治疗的成功率和降低风险。
• 结论
综上所述,CTO PCI在最近几年经历了巨大的变化。有经验的中心和操作者使用现有技术实现了较好的结果,成功率较高,并发症发生率较低。扩大中心和增加操作者可以帮助更多的患者采用此方法治疗,改善临床具有挑战性患者的预后。
上一篇:冠脉造影常见并发症有哪些?
下一篇:那些心脏病人适合做冠脉支架
- ▪35岁患动脉硬化进展最快 如何预防动脉硬化? 2017年08月28日
- ▪中国成人心血管状况恐不太理想 2017年08月25日
- ▪老年人患高血压危害多 如何预防高血压2017年08月24日
- ▪ 冠心病饮食要低盐清淡2017年08月23日
- ▪ 没有孩子的女性动脉硬化风险大2017年08月23日
- ▪听力不好可能是心血管问题?心血管疾病到来的症状2017年08月22日